39歳のジンバブエの男性のsevereな頭痛

以下ネタバレ注意
1ヶ月前からの頭痛。徐々に増悪傾向
入院当日に嘔吐。
頚部痛も伴い、羞明もあった。
聴力障害、視力症状、痙攣、皮疹なし
外傷もなく、体重減少、寝汗、咳、呼吸困難なし
もともとNIDDMと診断され、メトホルミンとSU薬が処方
HVIの検査はしたことがなく他に薬は飲んでない。
トラックの運転手 妹がNIDDM タバコ・アルコール無し
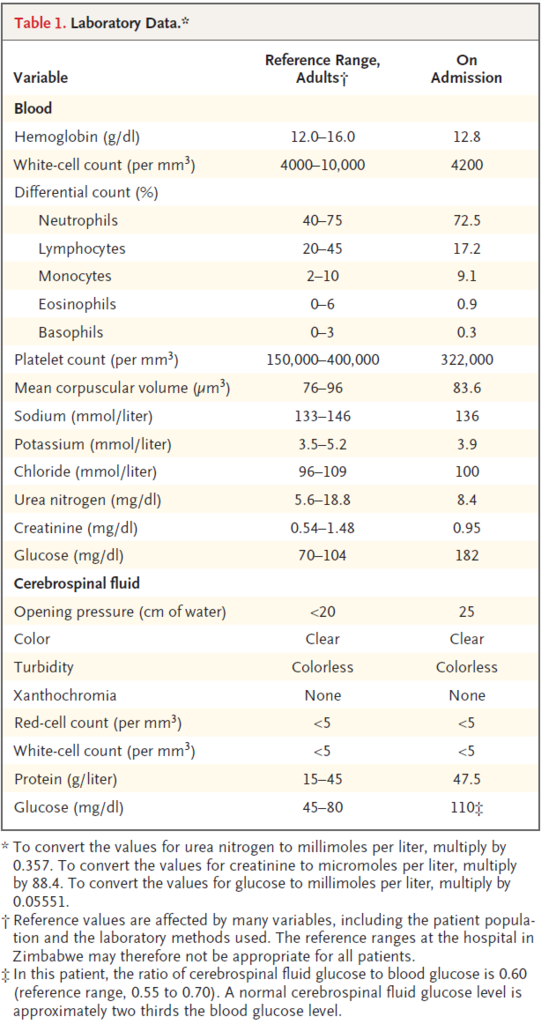
BT36.8度 他バイタル安定
意識清明 neck stiffnessあり 項部硬直も
他身体所見問題なし
マラリアを示唆する塗抹所見なし
ルンバール→初圧25cm
見た目clear
細胞数増加なし。 蛋白47.5と軽度上昇
→ひとまずペニシリンとクロラムフェニコールがスタート
◯感想
どう考えてもまずは髄膜炎を考えるが所見が乏しい。
ならば髄膜炎の鑑別疾患を考えると話が速い(Pivot and Cluster)
特に無菌性髄膜炎の鑑別疾患
・細菌性:細菌性髄膜炎(Must rule out)
・梅毒:神経梅毒
・真菌:クリプトコッカス
・その他:ライム病
自己免疫疾患
・SLE、ベーチェット
悪性腫瘍
薬剤
・NSAIDS
・ST合剤
gradualであり通常の髄膜炎の経過ではない
→梅毒、真菌、結核、悪性腫瘍など
髄膜炎の鑑別
◯実際の症例の思考過程
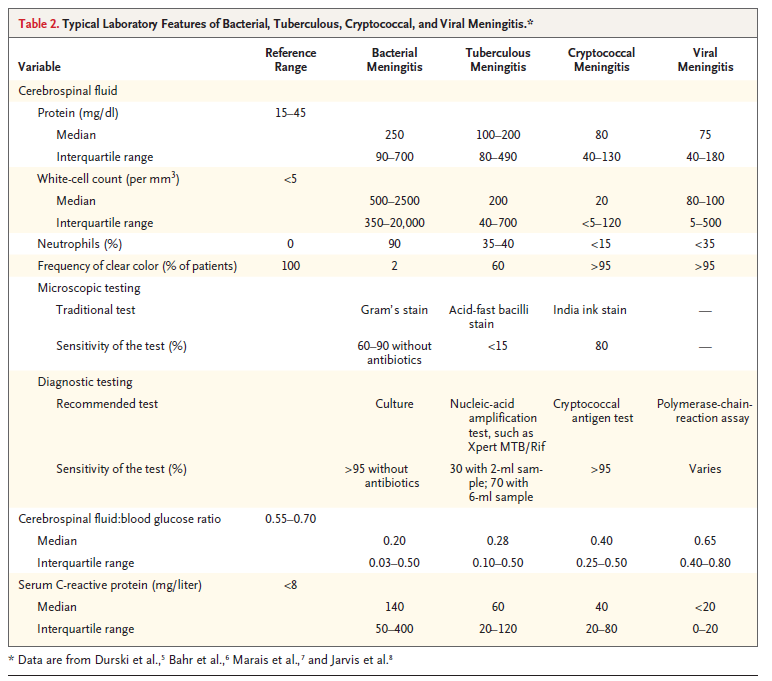
→細菌性髄膜炎の髄液所見らしくはない
またAcute HIV infectionであれば、細胞数増加や皮疹、咽頭痛などが出現するが特にそれもない。
ただ地域がら、HIVの流行地域。
HIVがあるとすれば、亜急性髄膜炎の鑑別はクリプトコッカス、結核の2つをまず考える
このケースでは髄液の白血球が全く動いていない。
また結核では髄液の血糖が低下することが多い
これは結核よりもクリプトコッカスをどちらかというと示唆
DM+HIVはクリプトコッカスのリスク
ただ実際は区別するのが難しいので、髄液クリプトコッカス抗原や墨汁染色が必要
◯結局
HIVは陽性、最終的には慢性HIV感染症に合併したクリプトコッカス髄膜炎と診断。
クリプトコッカス抗原の結果が分かる前に、抗真菌薬も開始
ちなみにリソースが限られた国ではアムホテリシンB(リポゾーム製剤)+フルシトシンではなく、アムホテリシンB+フルコナゾール高用量になるらしい。 フルシトシンは高価
アムホテリシンBでは電解質異常が必須、なので電解質の補正とモニタリングはリソースが限られた状況での生存率を上げる
髄液圧が高いので、髄液を治療的に頻回に抜く必要がある
このような髄液のWBCが低い状況でHIVの治療をはじめると死亡率が上がるので、抗真菌薬をはじめてから4-6週後にHIVの治療を始めるべきとされている
膝関節置換術後の自宅でのリハビリは院内のリハビリに劣らないかもしれない。
jamanetwork.com
シドニーで行われた試験
P :関節形成術専門施設でTKAを受けた患者
I :10日間の入院リハビリテーションを行ったあと在宅リハビリ単独で行う群
:10日間の入院リハビリテーションを行ったあと自分の意思で在宅ベースプログラムを選択した群
C : 10日間の入院リハビリテーションを行ったあと入院でリハビリを行いその後在宅でリハビリを行う群
O:
主要アウトカム:術後 手術後26週間の6週間の歩行テスト。
副次的アウトカム: 疼痛 Oxford Kneee Score(機能の評価)、QOL
結果
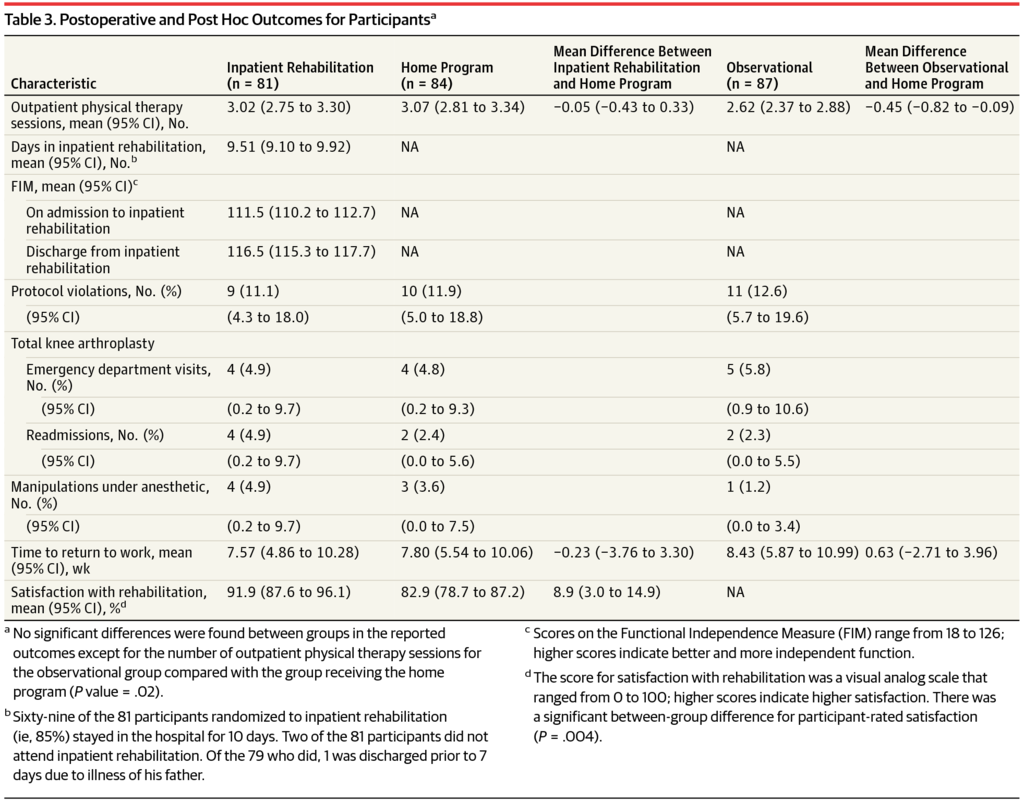
入院+在宅群に81例
在宅単独群に84例
自分の意思で在宅ベースプログラムを選択した群に87例
165人の無作為化された参加者のうち、68%が女性であり、平均年齢66.9歳であった。

入院リハビリテーションと2つの在宅プログラムグループで6分間の歩行試験でも、 Oxford knee score、QOL(EQ-5D visual analog scale)において有意差はなかった

退院後の合併症の数は、入院群が12、在宅群が9であり、有害事象は報告されていなかった。
結論
合併症のない全例の膝関節形成術を受けた成人のうち、入院患者のリハビリテーションとモニタリングされた在宅ベースのプログラムと比較した場合、術後26週間のアウトカムは変わらなかった。
◯感想
比較的若年者で合併症が少ないグループだからこその結果かもしれない。
高齢者では入院でモニターを比較的長期間したほうが良いかもしれない。
あとは、本人の頑張りと家族やサービスが在宅でどれだけ使えるかも大きいだろう。
ただ、比較的若年者で本人の意欲が十分ありサポートが可能ならば、膝関節置換術後は早期に退院し在宅でリハビリが可能なのかもしれない
誘引のない静脈血栓症に対するアスピリンの効果
http://www.nejm.org/doi/full/10.1056/NEJMoa1114238#t=article
Aspirin for Preventing the Recurrence of Venous Thromboembolism
n engl j med 366;21 nejm.org may 24, 2012
今更ですが、有名な論文なので読んでみました。
P 誘引のない静脈血栓塞栓(近位のDVT and/ or 肺塞栓)をはじめて発症し6~18ヶ月のワーファリンを投薬した18歳以上の患者
Exclusion
抗リン脂質抗体など明らかな凝固異常がある
活動性悪性腫瘍
静脈血栓症の一時的な危険因子がある
抗凝固中の静脈血栓症の再発
アスピリンアレルギー
他に、長期抗凝固療法の適応疾患が併存
NSAIDSの使用
平均寿命6ヶ月未満
12ヶ月以内の消化性潰瘍
I アスピリン100mg/day
C プラセボ
O primary outcome:静脈血栓塞栓(DVTと肺塞栓の複合エンドポイント)の再発 sefety endpoint: major bleeding
多施設のRCT double blind
検出力80%で合計400人の患者が必要→数は概ね足りている
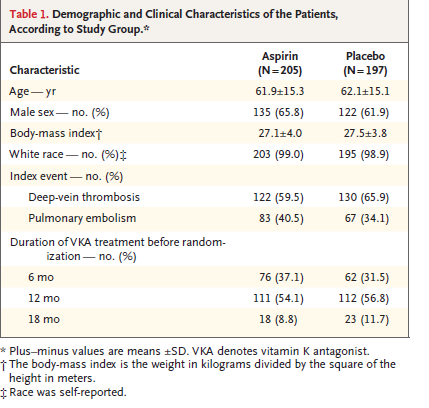
ランダム化した結果、両群のベースラインに違いなし
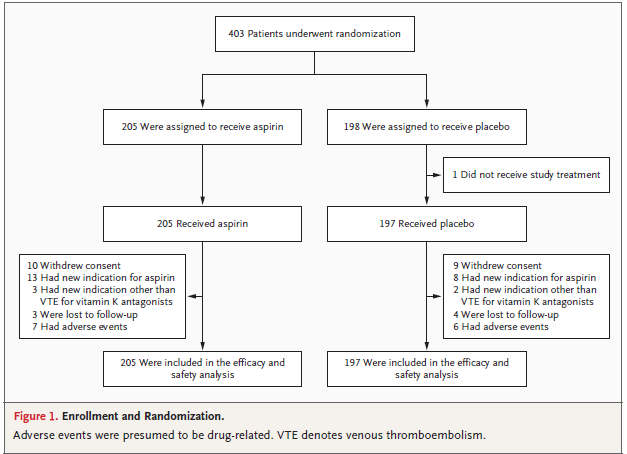
→ITT解析 フォローアップは適切
結 果
・静脈血栓塞栓の再発
アスピリン群 205 例中 28 例 (年 6.6% )
プラセボ群 197 例中 43 例であった (年 11.2% )
ハザード比 0.58,95%信頼区間 [CI] 0.36~0.93 p=0.02

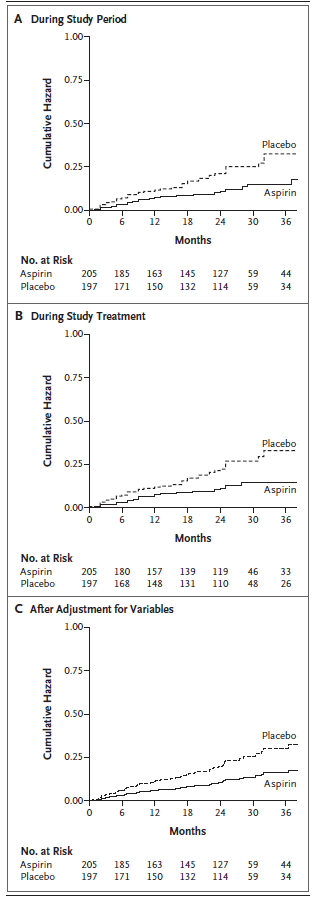
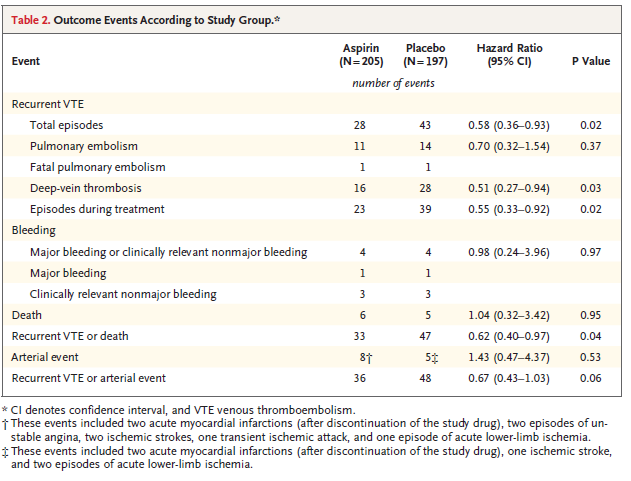
出血や死亡は両群で変わりなかった
5人の患者でstudy drugによる副作用で中止になっている。うち3人は胃痛だが2人はプラセボで1人はアスピリン
◯感想
比較的たしかなデザインのstudy。
誘引のない静脈血栓症で抗凝固療法を6-18ヶ月行った患者の2次予防としてアスピリンは有用な印象。
ただ、癌や明らかな凝固異常、明らかな出血エピソードがある患者は除外。
Up to Dateによると通常誘引のない近位DVT or 肺塞栓で出血リスクが低い場合初発は、永続的な抗凝固療法をsuggest、再発している場合は永続的な抗凝固療法をrecommendであり、抗凝固療法がなんらかの理由で使えない場合はアスピリンを考慮してもよいとされている。
実際に、抗凝固療法に比べ出血は少ないかもしれないが、静脈血栓症の予防効果は低いと思われる。
使うとすれば、初発の誘引のない静脈血栓症で積極的な治療を望まず、フォローも難しい場合には考慮しても良い??
制酸薬の使用はClostridium difficile腸炎のリスクを上げる
PPIとhospital acquired CDIとの関連を調べたmeta analysis。
23の観察研究、186033のケースを対象とし、10307人のCD腸炎が報告。
異質性が高かったのでrandom effect modelが使用されている。
・結果
PPI使用は入院中の CD腸炎のリスク:pooled odds ratio 1.81 (95% CI, 1.52-2.14)とPPIはCD腸炎のリスク高い。
ただ異質性は高く、暴露、study population、CDIのリスクが研究毎に違うことが原因。
とはいえ、PPIの使用は入院中の CD腸炎のリスクといえそう。
H2blockerとCD腸炎も関連性があることが示唆されている。
同様にメタアナリシスを施行。2人のレビューアーが独立に評価
研究の特性、調整された効果の推定値、質に関するデータを抽出。
データ:
201834人を対象に解析。H2 blockerの種類は記載なし
| Group | Pooled Effect Estimate (95 % CI) | I2 % | Number of Observations |
| All studies | 1.44 (1.22, 1.70) | 70.5 | 35 |
| Case-control studies | 1.58 (1.28, 1.95) | 68.9 | 24 |
| Cohort studies | 1.19 (0.87, 1.62) | 75.6 | 11 |
| Asia | 1.86 (1.07, 3.22) | 0 | 2 |
| Canada | 1.25 (0.97, 1.61) | 60.8 | 9 |
| Europe | 1.43 (1.09, 1.89) | 39.3 | 7 |
| USA | 1.51 (1.16, 1.95) | 65.1 | 17 |
Forest plot of the pooled proportion of Clostridium difficile cases that were exposed to antibiotics
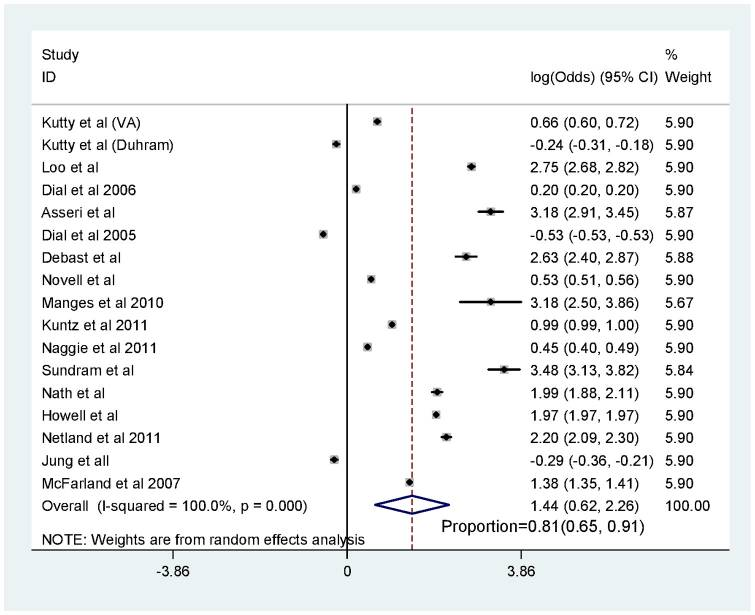
抗生剤投与中は特にH2blockerによるCDIのリスクが増加
入院後14日の地点でのNNH: the number needed to harmは抗菌薬使用で58, 95% CI (37, 115) ,425, 95% CI (267, 848),
H2 blockerはCDI発症のリスクだが、特に入院中に抗菌薬を使用する患者でその傾向が顕著。
そして、今回CDIと制酸薬の関係を調べたmeta analisisがJAMA internal Medicineから発表。
・Data Sources
→ MEDLINE, EMBASE, the Cochrane Central Register, the Cochrane Database, and Web of Scienceと網羅している
制酸薬(PPIとH2 blocker)とCDI再発との関連を調べている。
・検索用語: Clostridium difficile, pseudomembranous colitis, proton pump inhibitor, and histamine H2 blocker.
・Study の選別
入院と外来は区別していない。
Case-control studies、コホート研究、臨床試験(制酸薬の有無とCDI再発を評価している)が対象
・データの抽出と解析
The Newcastle-Ottawa scaleを使用。
2人の評価者が独立に評価
オッズ比と95%信頼区間を検討。random effect modelを使用
・アウトカム
CDIの患者が再発するリスクと制酸薬が関連性があるか
・結果
16の観察研究が対象 7703人のCDIのうち1525人(19.8%)が再発。
・再発性のCDI
制酸薬使用 22.1% (892 of 4038 patients)
非制酸薬使用 17.3% (633 of 3665)
メタアナリシスでも制酸薬の使用は再発性CDIのリスク→オッズ比 [OR], 1.52; 95% CI, 1.20-1.94; P < .001
ただ、異質性は高い:I2 value of 64%.
年齢で調整し交絡因子を確認しても、制酸薬は再発性CDIのリスク(オッズ比 OR, 1.38; 95% CI, 1.08-1.76; P = .02).
・結論
観察研究であり異質性は高く限界はあるかもしれないが、制酸薬は再発性CD腸炎のリスクである可能性あり。
◯感想
study間の異質性はあるが、やはり制酸薬はCDIのリスクと言えそう。
特に入院中で抗菌薬使用をしている群ではその傾向があると思われる。
特に理由のない安易な制酸薬の使用は控えたほうば無難だろう
リアルワールドでのワーファリンはDOACに劣らない
最近話題のstudy。曲がりなりにも読んでみました。
community basedの後ろ向き研究
京都における心房細動の患者を検討
多施設研究(80施設)
3731人の経口抗凝固薬使用患者のデータをフォローしている。

ワーファリン、DOAC、非抗凝固でベースラインを比較。
リアルワールドでの現状を反映し、高齢者(73.6±11.0歳)、多くの合併症、高い平均CHADS2スコア(2.0±1.3)を有している。
DOAC群は最も若く(72.0±10.3歳)であり、 最も体重が重い(62.0±12.7kg;体格指数、23.9±3.9kg / m 2)。
平均CHADS2スコアおよびHAS-BLEDスコアは、 ワルファリン群で最も高かった(CHADS2スコア:2.3±1.3; HAS-BLEDスコア1.7±0.9)。
脳卒中の既往歴: ワルファリン群で最も高かった(24%)。 重大な出血の既往歴は群間で同様であった。 抗血小板薬の使用は、非OAC群(34%)において多かった。 ワルファリン群の平均PT-INRは1.83±0.47であった。
→ワーファリンはより高齢でより痩せておいて、CHADS2スコアおよびHAS-BLEDスコアも高く、脳卒中の既往例を持っている傾向がある
→ワーファリン群はよりhigh riskの傾向?

DOAC発売後DOACの使用は徐々に増加し2015年の地点で、ワーファリン37%、DOAC26%、非抗凝固36%
→なお抗凝固療法を行う割合自体がDOACの登場で増えている印象。

→DOACはCHADS2 scoreに関わらず処方されている
3年間のフォローでStroke/systemic embolismが224人、major bleedingが177人

Cox proportional hazards modelを使用したところ、DOACはワーファリンと比べたところ
stroke/SE events (HR, 0.95; 95% CI: 0.59–1.51, P=0.82)
major bleeding events(HR, 0.82; 95% CI: 0.50–1.36, P=0.45).
リアルワールドではDOACはワーファリンに比べて、stroke/SE eventおよび major bleedingにおいて特に違いがない

なお、ダビガトランの9割、リバロキサバンとアピキサバンの4割強は低容量処方。
さらに低容量処方のうちダビガトランの3~4割、リバロキサバンの5割とアピキサバンの6割が添付文章に従わない低容量処方
◯感想
実臨床でもINRが安定しているワーファリン内服患者は、安定して経過することが多い印象。
DOACの低容量処方は確かに臨床的な実感としても多い(アピキサバン5mg/dayなど)
本studyのPT-INRは1.83±0.47。高齢者ならINR1台後半で維持するという臨床的な感覚にも矛盾しない。
またワーファリンは高齢者やリスクが高い患者で処方されているにも関わらずDOACと変わりがないのならむしろ、ワーファリンのほうが安全性が高い??
最近、安易にDOACが処方される傾向に対して一石を投じる意味では意味のあるstudy。
ただ抗凝固療法に対する敷井を下げた意味ではDOACの功績はあるかもしれない。
INRが安定しない or INRのフォローが困難という状況以外ではまずワーファリンのほうがよいのかも。
経済的なことを考えれば、DOACもワーファリンもoutcomeに大きな違いがないなら、安価なワーファリンのほうが良さそう。
特に高齢者や低体重(CCr低下)であればワーファリンのほうが安全かも。
ただ今後の追試の結果も待つ必要はあるし、INRが安定しない、採血フォローが難しいという場合はDOACが良いかもしれない。
Case 12-2017: A 34-Year-Old Man with Nephropathy
以下ネタバレあり

34歳男性 聴力障害有り
11週前までは健康
倦怠感、寝汗、熱、食欲低下、悪心あり悪化傾向
咳と息のしづらさも徐々に出現 尿も泡立ち
体重も9kg減少
入院15日前に他院受診。
気分不良、嘔吐、胸痛が出現 胸痛は悪化傾向
バイタルは安定 発熱なし 呼吸状態安定
頸部リンパ節腫脹有り
両側呼吸音低下、ロンカイあり
腹部には圧痛あるが平坦、柔
L/Dは下記 BUN17 Cr1.6と腎機能障害
尿は泡立っている 比重1.037 尿のpH:5.0 尿潜血あり
尿蛋白は最低500mg/dl
心筋梗塞を疑う所見なし
沈渣 WBC10-25 high field RBC0-2 high field
CTではコンソリデーションを伴わない胸膜の肥厚


◯個人的な感想
・糸球体腎炎はありそう。それに伴いネフローゼになっているか。
さらに何らかの炎症も背景にありそう? 消耗している
では病因は??
・感染症
細菌:感染性心内膜炎はありえる。 Drug userではないか?
結核:非典型的だがなくはないか。。
ウイルス:HIVは常に考える。あとは肝炎ウイルスやEB,サイトメガロも??
・悪性腫瘍
悪性腫瘍ならリンパ腫を第1に考える。
・膠原病
小血管炎は考えられる。肺腎症候群として MPA? 欧米ではWegenerの頻度高い? Goodpastureも。
ただ、蛋白尿をきたすのが少し合わない?
SLEは蛋白尿も含めて考えるが、ただ消耗しすぎな印象も。
・その他
原発性の糸球体腎炎?? ただ全身症状をきたしすぎ
アミロイドーシスも鑑別か。
◯その後の経過


エコー輝度上昇、腹水 両腎の造影 腹腔内リンパ節腫大あり
Focal segmental glomerulosclerosis 巣状分節性糸球体硬化症は蛋白尿と腎不全をおこす

結局
HIV腎症は通常、CD4カウントが250以下にならないと出現しないが、稀に急性HIV感染でも出現する。消耗が激しいという臨床状況とも合致
臨床診断


→病理も巣状分節性糸球体硬化症でありHIV腎症に矛盾しない
最終診断

抗菌薬を必要としない急性咽頭痛へのステロイド
P:すぐに抗菌薬を必要としない急性咽頭痛
I デキサメタゾン10mgを単回投与
C プラセボ
O
・primary outdome
24時間の時点での咽頭痛の消失
・secondory outcome
48時間の時点での咽頭痛の消失
症状の持続
仕事や教育ができなかった期間
抗生剤の使用や他の薬剤の使用
副作用
英国の42の家庭医療の施設での多施設研究
フォローアップは28日間 576人がenroll
ブロック法でランダム化
double blind
抗菌薬は4割程度で後で使用している
グループ間の差はなさそう。

センター3点以上が14% 咽頭培養は合計 デキサメタゾン群で14.6%, プラセボ群で19%で陽性
関係ないがGroupA以外の菌も培養されている。

全員をフォローしているわけではないが、フォローアップは比較的されている
結果
デキサメタゾンを投与したほうが症状が消失している割合は高い傾向。
24時間の地点でoverall 22.6% vs 17.7% で有意差なし(P = .19)
48時間の地点ではoverrall (35.4%) vs (27.1%)( P = .03) とデキサメタゾンが優れている傾向

症状改善までの時間は有意差なし

その他のアウトカムも変わりなし

副作用
5つの重篤な副作用のうち2つがデキサメタゾン群。そのうちの1症例はトライアルに関係があるとされた。。
◯感想
確かに自覚症状に関してはデキサメタゾンが良い傾向があるかもしれない。
ただ信頼区間も広めであり、48時間の地点でかろうじて差が出た程度。
primary outcomeもhard outcomeではない。
このRCTだけでは明らかな副作用は増やさなさそうだが、深部膿瘍の合併症を増やす懸念が拭いきれない。。
年齢も平均30台と若いので高齢者には適応出来ない。
studyとしては興味深いがこのstudyだけで実臨床を変えるほどの結果にはならないだろう。。
桔梗湯が使えるし、無理にステロイドを使わなくてもよいかも。。