神経診察のフレーム 簡易version
元々のブログで書いていた神経診察のフレームを再掲します。
神経診察のフレームは下記のとおりです。
ここでは簡易versionを記載します。
個人的には、コアになる診察所見に絞って、それを何度も行うことが大切かと考えています。
①意識・高次脳機能
②脳神経系
③運動系
④感覚系
⑤腱反射・病的反射
⑥起立・歩行
⑦自律神経
上記7つのフレームで考えていきます
①意識・高次脳機能
JCSのチェックと病歴聴取時の違和感でスクリーニング。ほとんどの場合,病歴聴取の時点で「違和感がある」はず
さらに家族の言ういつもと違うという訴えを軽視しない!
異常があればMMSEを。
②脳神経系
半側空間無視の評価を(聴診器の真ん中を握れるか?)
瞳孔:瞳孔左右差 眼球運動障害 複視の有無 瞳孔の偏倚 眼振 対光反射
表情筋の左右差チェック:額に皺が寄せれるか(上を向かせたときについでにチェック)、目をギュッとつぶった時の左右差、口をイーとさせたときの左右差
顔面感覚の左右差:スクリーニングは上中下の3カ所を触って左右差を見る。
聴力:指を擦り合わせその音の左右差を聞く
構音障害:問題なく喋ってたらOK 通常病歴聴取の時点でおかしいはず
嚥下障害:水を飲めるかでテストする 病歴でもチェックを
舌の運動:下をまっすぐ出せるか 左右に振れるか
カーテン徴候:左右差がないか見ておく
③運動系
MMT…病歴上明らかな脱力があればそこを重点的に見る。病歴上脱力の訴えがなければ省いてもよい。
四肢失調…指鼻試験,手の回内回外運動、踵膝試験。
錐体路徴候…バレー徴候、Mingazzini、 Arm rolling、サイクリング試験(臥位で足をサイクリングさせるように動かす)
バレー徴候:感度92% 特異度90%
Can J Neurol Sci.2002 Nov;29(4):337-44.
Arm rolling :バレー徴候より感度が良好という報告がある(糸巻き巻きの動作を行い左右差を確認)
Neurology. 1993 Aug;43(8):1596-8.
*Finger rollingでも良い(指2本で糸巻き巻きをする。)
BCT(bed cycling test):感度:(64.3%) とMingazziniの感度46.2%よりも感度が良好。
錘体路徴候と四肢失調は非常に重要。
錘体路徴候が陽性なら上位運動ニューロンの問題。
バレー徴候は有用で特に小指が離れる、手の回内はより鋭敏。ただ手が下がるだけじゃない(臥位で行う場合は45度で両手を保持する)
なお四肢失調(いわゆる小脳症状)は錘体路に異常があっても出現する。四肢失調=小脳症状と早合点しない。
錘体路徴候として指鼻試験は異常になりうる。
スクリーニングとしては指鼻試験、回内回外試験、バレー徴候、Arm rolling
(Finger rolling)の4つが座りながらでも出来るので重宝する。
なお筋委縮は明らかな筋力低下があれば見ればいい。
筋トーヌスはパーキンソン症候群を疑えば(小刻み歩行、寡動 etc)確認する。
パーキンソンで見られる安静時震戦や、アルコール離脱時の振戦は高頻度に認める。
不随意運度ではミオクローヌスの頻度が高い。
*不随意運動は動画で記録して、専門科の評価を仰ぐのが最も確かな方法と思われる。
④腱反射・病的反射
深部腱反射…左右差,明らかな亢進に注目.出ないなら出ないでとりあえずOK .
腱反射は深追いしない。時間をかけすぎない。
ただし、明らかな腱反射の低下は役に立つ(末梢神経障害を示唆)。
バビンスキーは錘体路徴候として役に立つので見ておく。
⑤感覚系
アルコール綿による温痛覚の左右差を評価(アルコール綿の袋の角を使えば痛覚も評価可能)。
*特に歩行障害・めまいではアルコール綿での感覚低下は積極的に調べる(ワーレンベルグ症候群を示唆)。
音叉による振動覚低下も余裕があれば調べる(特に糖尿病性神経障害や歩行障害で後索障害の有無を見る時に)。
音叉は上下肢で振動が消えた時間を計測するが、ざっくりとは振動が消えた際に検者の尺骨茎状突起に当てて振動が残っているか確認する。
⑥起立歩行 (初心者では抜けが多い.必ず評価するように!)
まず立てるか?歩けるか? まっすぐに素早く歩いていれば大きな問題なし。
うまく歩けないならどんな歩行か?(小刻み歩行、wide base、分まわし歩行 etc)
→歩行に関しても動画を撮像して専門科に診てもらうのが最も確実。
片足立ち,けんけんができるか?(下肢筋力低下と体幹失調のスクリーニング)
継ぎ足歩行(体幹失調のスクリーニング。これが問題なく出来ればまず体幹失調はない)
かかと立ち,爪先立ち(下肢遠位筋評価と体幹失調の評価だが高齢者では厳しい)
Ronberg徴候(目を閉じても開いても関係なくふらついていれば小脳性)
*体幹失調は指鼻などの四肢失調の検査では検出できない。起立歩行の異常でしか検出できないため、起立歩行の評価は重要。特にワーレンベルグ症候群では四肢失調は出にくく、体幹失調が前面に出やすい。
⑦自律神経
病歴上の排尿困難、便秘、立ちくらみの有無でスクリーニングできる。
疑わしければ下記の3つを評価。
起立性低血圧
残尿評価(排尿後に自分でエコーを当てて膀胱径を測定)
排便障害(直腸診で肛門トーヌス低下を評価する)
他に心電図でRーR感覚の変動もチェック。
上記7つのフレームで考えるようにしています。
ここでは詳細は述べませんが、解剖学的にどこに異常があるか意識しながら診察をすると良いと思います。
持続性めまいならば、上記に加えHead impulse試験も行います(下記参照)
なお、病歴は基本的に感度が高いので、身体所見ではっきりしなくても、病歴で異常を訴えるのならば軽視すべきではありません(心因性反応は除く)
さらに病歴で疾患を想定しながら、身体診察をとるほうが効率がいいと思われます。
脊髄損傷と膀胱癌の関連
リハビリ病院におけるコホート研究
3670人のspinal cord injuryの患者を対象としている。
留置カテーテル、留置カテーテル未使用、 multi カテーテルに分けて検討

ICD使用は頚椎病変で多い。
留置カテーテル使用で明らかに膀胱癌が増加
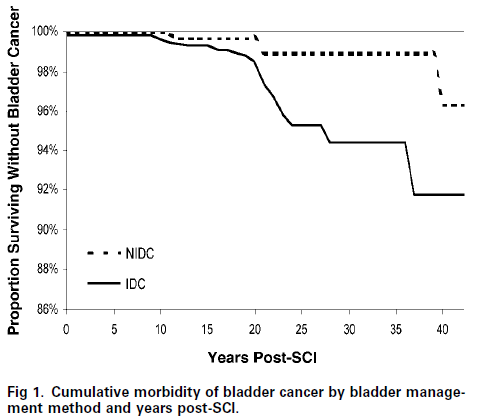
留置カテーテルではRR4.9と相対リスク増加
maltiple catheterではそれほどではない。
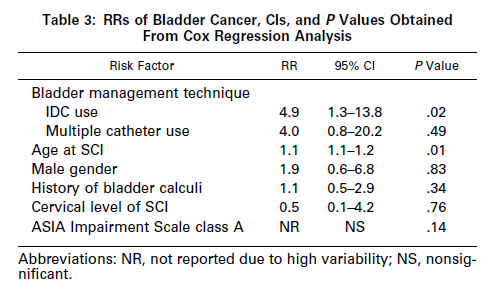
留置カテーテルは膀胱癌のリスクと思われる。
では、どのタイプの膀胱癌が多いのか?
Bladder cancer in spinal cord injury patients. - PubMed - NCBI
脊髄損傷に関連した膀胱癌の特徴を検証した後ろ向きの研究
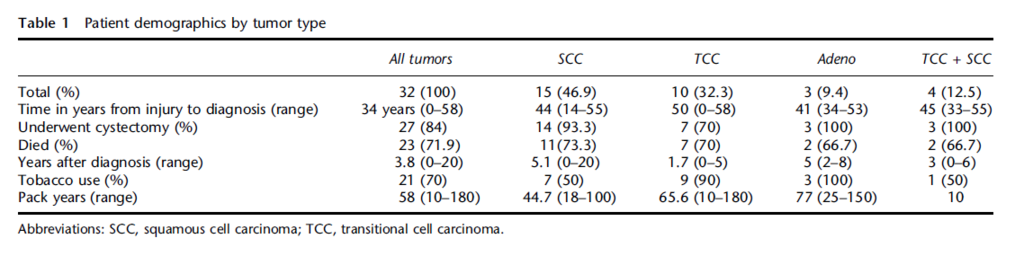
扁平上皮癌、移行上皮癌、腺癌の順番に多い
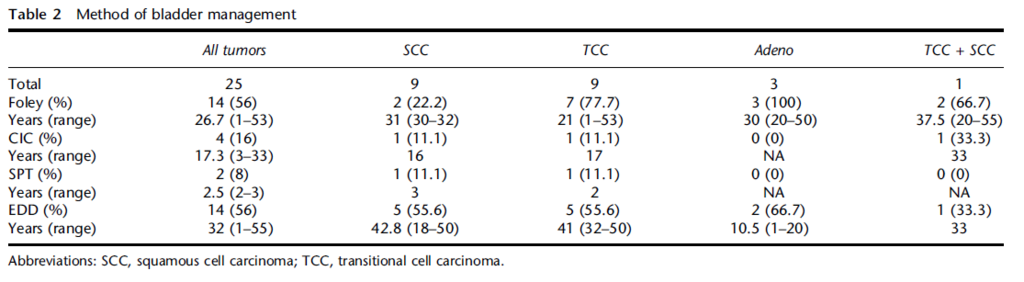
このstudyでは留置カテーテルはそれほど多くはない
→神経因性膀胱自体が膀胱癌のリスクである可能性あり。

さらに比較的進行している癌が多い。
カテーテルや感染などによって癌がよりagressiveになっている可能性あるとのこと。
あと、そもそもカテーテルが留置されていて常に膀胱が収縮しているため、膀胱癌がなくても膀胱壁は肥厚している傾向にあるため、診断が遅れるかもしれない。
つまり脊髄損傷の患者は膀胱癌のリスクが高いため、注意深くフォローし、膀胱鏡のリスクは低くすべき。
PMRと悪性腫瘍の関係
悪性腫瘍の合併と言えばRS3PEが有名ですが、PMRに悪性腫瘍は合併するか?
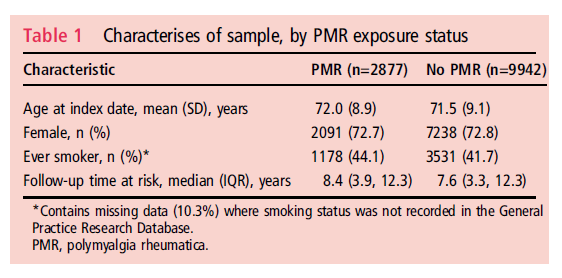
イギリスのコホート研究。
以前に癌や血管病変を指摘されていないPMRでコルチコステロイドで治療された患者を対象としている。最初に癌と診断、死亡、データベースに記録されなくなるまでフォローした結果
ベースラインは両群で同等
7.8年のフォローで、PMRでは23.2%,non-PMRでは19.5%の癌が発生している。
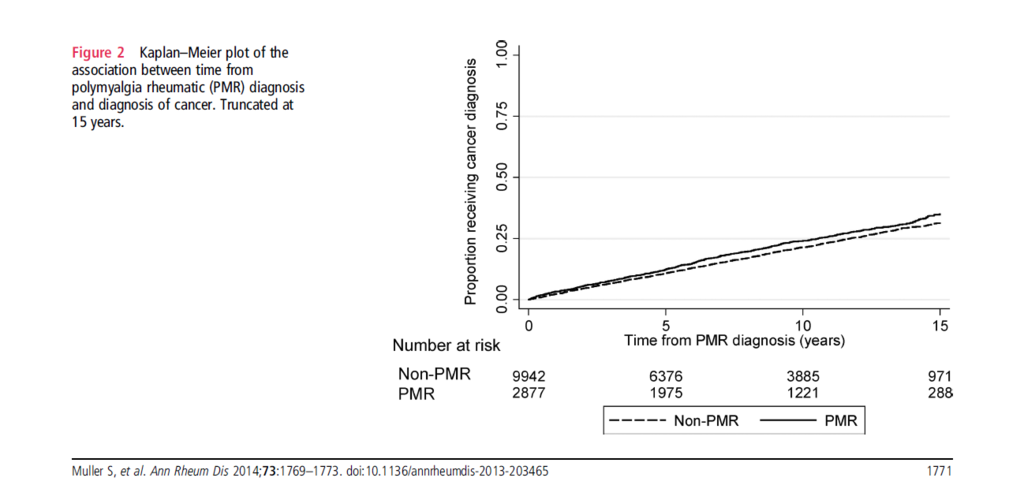
PMRと診断後最初の6ヶ月にPMRはnon -PMRに比べて調整したHRは1.69と、PMRで癌の発生が高い傾向
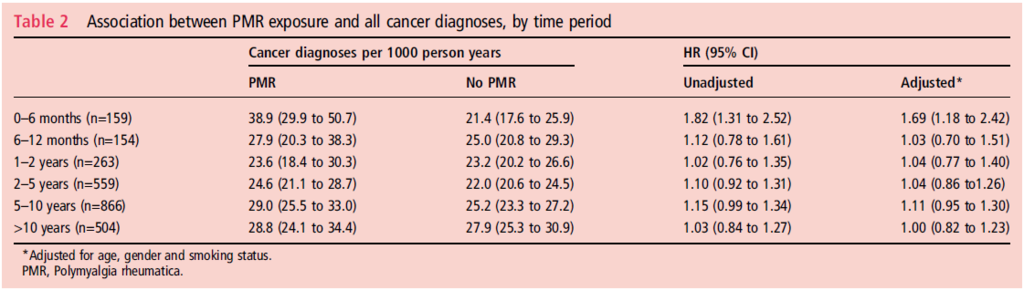
消化器、皮膚、前立腺、肺、乳癌、生殖器、血液、リンパ腫、泌尿器、神経、その他などが原因となりうる。
前立腺癌とリンパ腫の割合はPMRで高いかもしれない
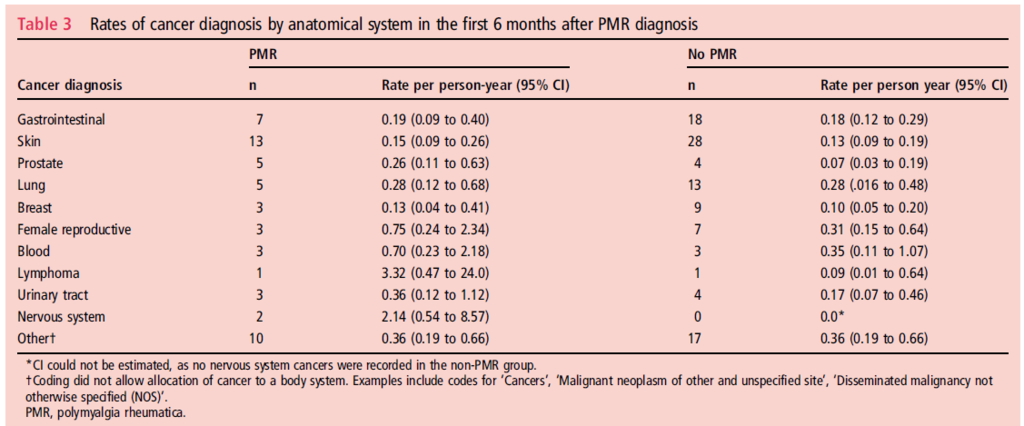
PMRと診断をした or PMRのような症状を見たときも慎重に癌のr/oを行うべきと言える。
造影剤腎症 生理食塩水予防効果 RCT
http://www.thelancet.com/journals/lancet/article/PIIS0140-6736(17)30057-0/abstract
Prophylactic hydration to protect renal function from intravascular iodinated contrast material in patients at high risk of contrast-induced nephropathy (AMACING): a prospective, randomised, phase 3, controlled, open-label, non-inferiority trial
P eGFR:45〜59 mL /分/1.72m² (糖尿病 or >75歳、貧血
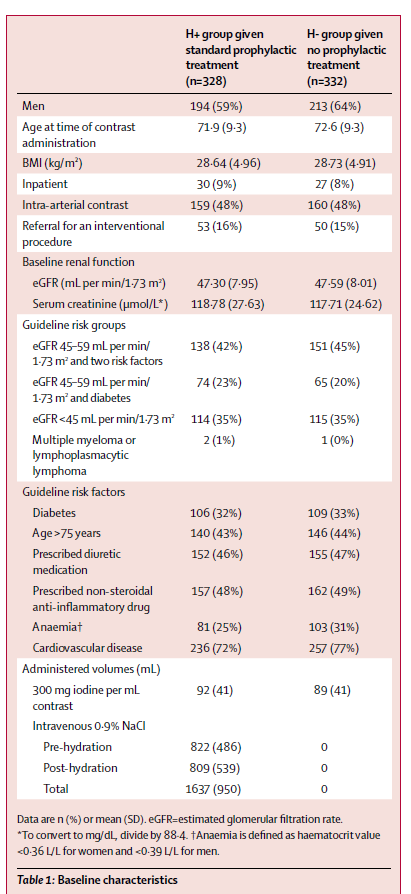
●結果

造影剤腎症発症は両群で変わりなし。
心不全は明らかに生理食塩水群で多い
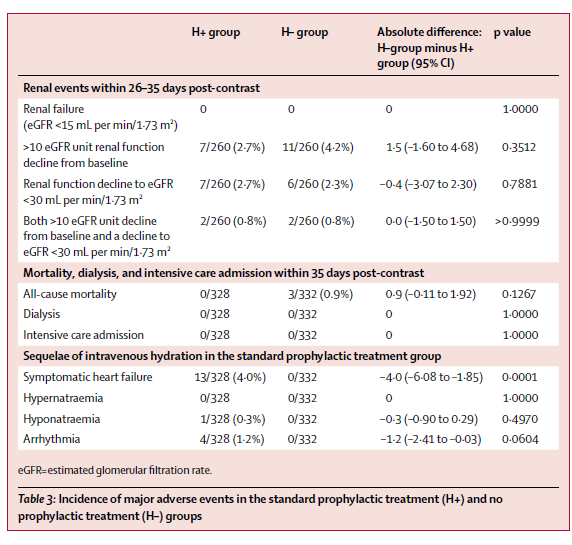
コストも生理食塩水群で高い

●結論
今回のinclusionに当てはまるような待機的造影CTで、腎機能障害が比較的軽度であれば、生理食塩水の予防は必ずしも必要ないかもしれない。
PMRにおけるエコー所見について
先日、PMRで綺麗なエコー所見を認めた方がいました。
PMRは滑液包炎が前面に出る病態でエコーでもそれを反映するようです。
PMRのスコアリングとしては2012年の下記の論文が有名です。

上記のように臨床所見が重要視されていますが、エコー所見も重要視されています。
Polymyalgia Rheumatica - Physiopedia, universal access to physiotherapy knowledge.
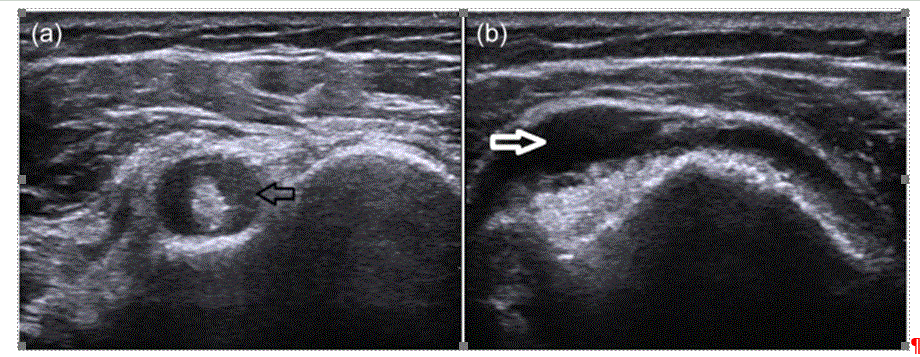
今回、上腕二頭筋健の所見が綺麗に見えました。
力こぶを作るようにした時に、上腕二頭筋腱に負荷がかかります。
ちょうど、下記図の赤いところです。
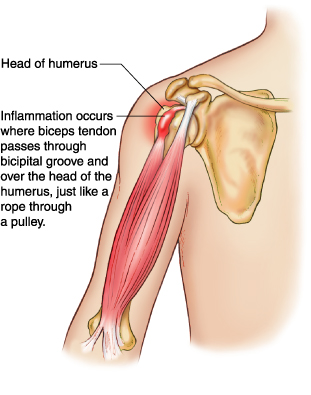
ここにエコーを当てると下記上図a のようなエコー画像が綺麗に見えました。
健周囲にfluid貯留が見えます。。
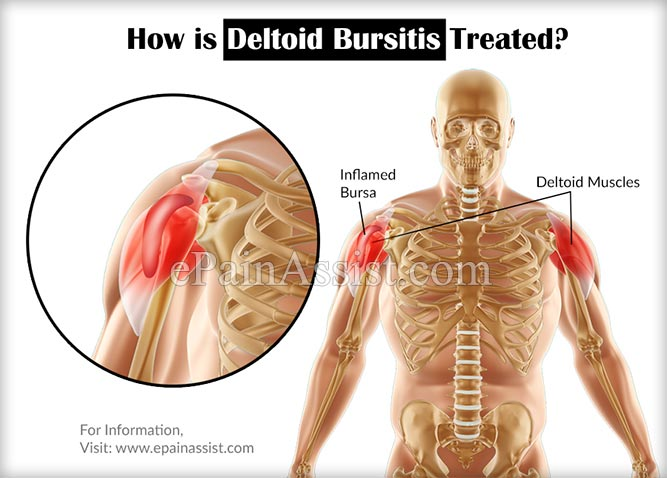
他には三角筋下の滑液包炎もエコーで上図bのように見えるようです。
ひとまず、上腕二頭筋健のエコーはとても簡単なので、PMRを疑えばひとまず行うのは良いと思いました。
腸腰筋の石灰化
圧迫骨折+心不全で入院。
なぜか腸腰筋が石灰化している。
psoas abscess Calcification で検索。
意外にも腸球菌による腸腰筋膿瘍でも石灰化を生じうる
Calcified iliopsoas abscess caused by Enterococcus faecalis. - PubMed - NCBI

ただ、やはり結核がヒットする。こちらは予想通り。
[Calcified tuberculous abscess of the psoas muscle. Apropos of a case]. - PubMed - NCBI
Psoas muscle calcification で検索してみる
Myositis ossificans in psoas muscle after lumbar spine fracture. - PubMed - NCBI
骨化性筋炎も原因となりうるとのこと。
L3の圧迫骨折に続発して発症したとのこと。
最初は血腫? 後に石灰化が明らかに。
CTガイドでの生検したら、新たな骨形成、骨格筋線維の萎縮および線維化。リンパ球の浸潤 。不規則な骨梁と線維芽細胞増殖が認められた。
2カ月後のフォローアップMRIおよびCTスキャンでは、以前の石灰化した腫瘤は認めなかった。
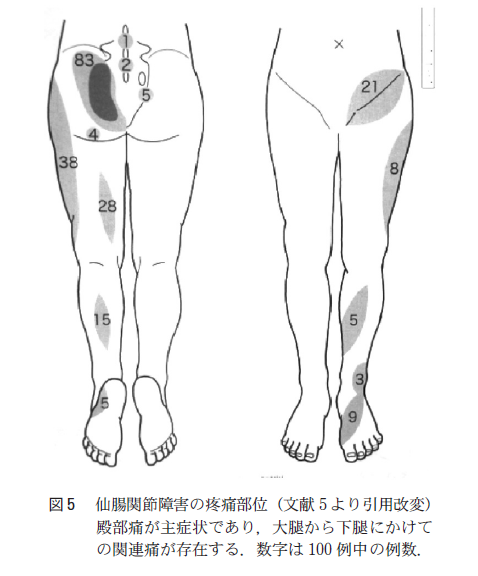
片側性の仙腸関節炎
若年男性の片側性仙腸関節炎 鑑別は??
片側性なら普通は感染症を考える。
ただ、国内発症は極めて稀。
獣医の業界で話題になっている。
http://www.eiken.co.jp/modern_media/backnumber/pdf/MM0903_03.pdf
ブルセラ症のsystematic review(というかこんなのあるのね。)
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3516581/pdf/pntd.0001929.pdf
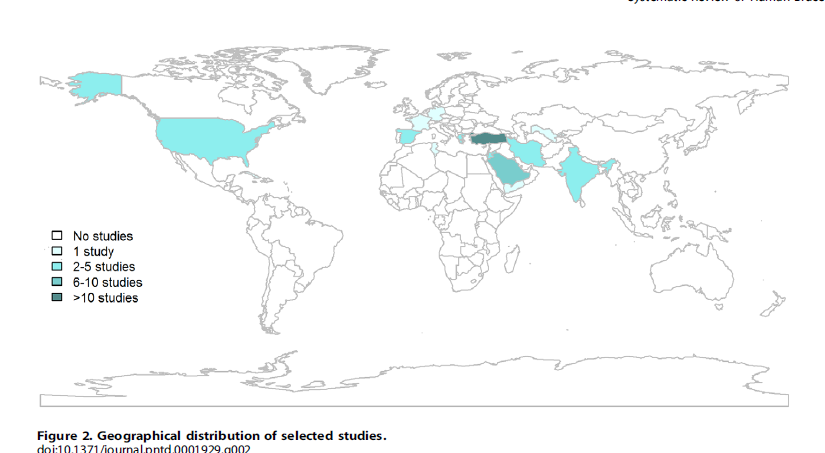
やはり、日本では極めて稀
ブルセラ症自体が多彩な症状をきたす。関節炎は必須ではない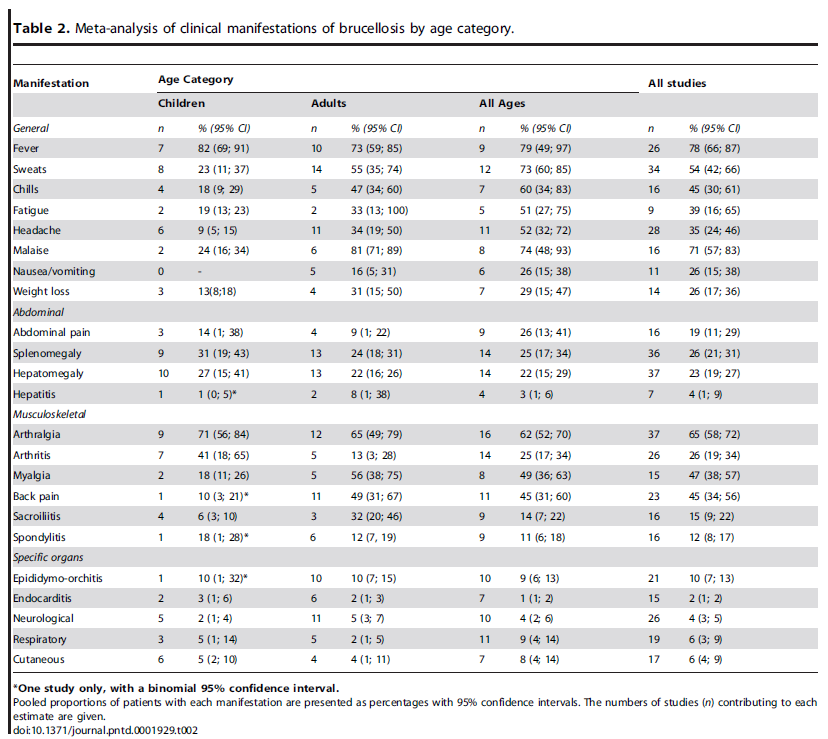
ブルセラ性の関節炎のレビュー
症状としては発熱はほぼ認める。ただ腰痛は6割ほど。
筋肉痛や頭痛、食欲不振など全身症状も認める
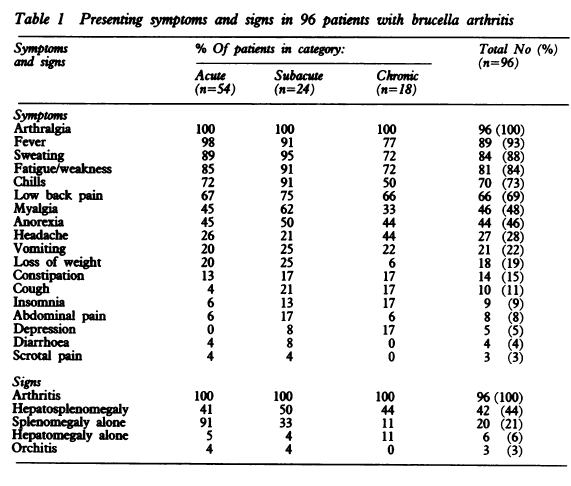
診断にはELISAが有用 血培は長期間の培養が必要 感度は高くない
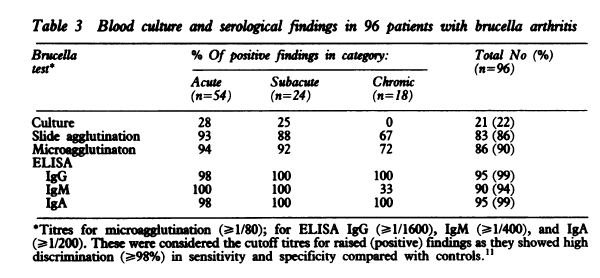
罹患関節は仙腸関節、膝、股関節で多い
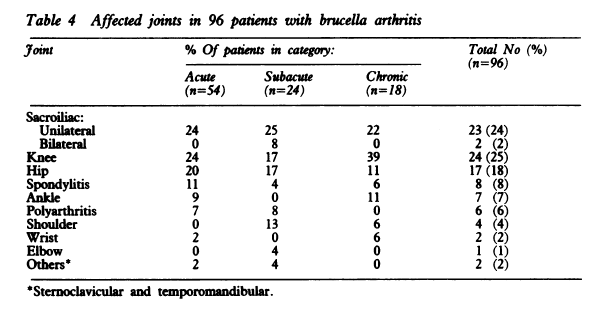
では感染性仙腸関節患者で多い原因は?
感染性仙腸関節炎患者21人を解析した中国からの報告(原文は中国語。。)
男性が9人、女性が13人。
(85.7%)の患者は片側性の仙腸関節炎。
8人(38%)が結核性(TSI)
3人(14%)がブルセラ(BSI)
非ブルセラ・非結核性仙腸関節炎ではCRPやESRが著増したと。
6人のISI、2人のBSI、および4人のTSIを含む12人の患者が病理学的に診断された。
おそらく、化膿性の仙腸関節炎のことと思われる。。
化膿性仙腸関節炎の報告は、2007年の日本からの報告によると化膿性仙腸関節炎 は 145例(小児 81例)の文献報告がされており、稀な疾患。
http://www.jspid.jp/journal/full/01902/019020175.pdf
さらに多彩な症状をきたしうるため、診断が難しいと。
感染経路は、皮膚・血流感染・打撲などの外傷があげられる。
腹膜刺激徴候を有する強い腹痛を伴うこともある。
起因菌としてはブドウ球菌が最多。
Pregnancy-Associated Pyogenic Sacroiliitis: Case Report and Review
妊娠関連の化膿性仙腸関節炎レビュー。
平均年齢は25.4歳。
妊娠とや産褥、流産後との関連がある。
リスク因子として、injection drug、感染性心内膜炎、尿路感染、子宮内膜炎など。
●臨床的な特徴
大部分の症例(66.7%)は、急性発症(<7日間)
潜伏期間は、2〜32日。
局所の痛み:100%
仙腸関節の圧痛:80%
歩行困難:47%
33.3%で発熱がなかった。
なお、血培の陽性率は40%、関節液の培養陽性率は75%とされている。
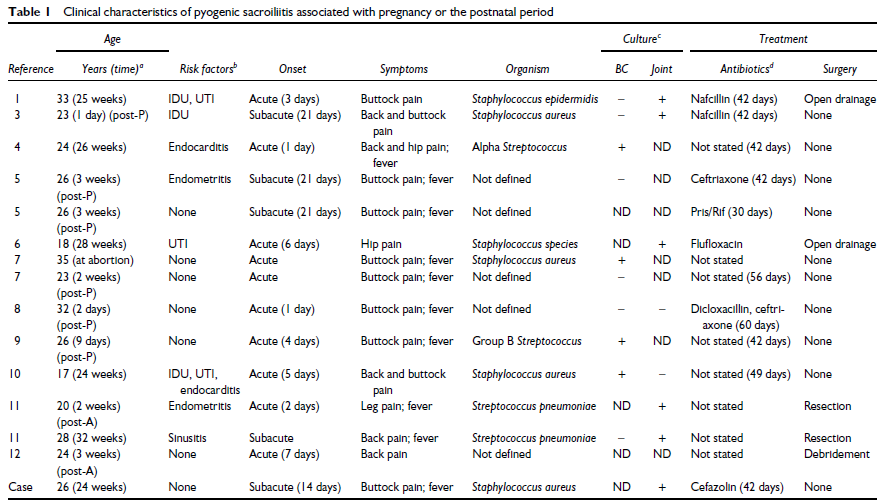
診断にはMRIが有用

仙腸関節の炎症が仙骨や腸腰筋など周囲の組織へ波及しうるため、多彩な症状を呈すると考えられている。
なお、化膿性仙腸関節炎は30歳未満が全体の80%を占める。
これは仙腸関節の可動性および血管新生が同年代でピークだからであると考えられている。
下記の報告のように坐骨神経痛と誤診されることもある。
Postpartum septic sacroiliitis misdiagnosed as sciatic neuropathy. - PubMed - NCBI
60歳以上は全体の3%のみという報告もある。
http://www.semarthritisrheumatism.com/article/S0049-0172(96)80010-2/abstract
ということで。。。
片側性仙腸関節炎をみたら、感染症を考える。
化膿性と結核、ブルセラを考えるが、ブルセラは少ない。
化膿性仙腸関節炎は若年者に多く、坐骨神経痛と誤診されうる。